Laura Vollono
Unità Operativa di Dermatologia
Policlinico Universitario di Roma di Tor Vergata
Alessandra Bielli
Unità di Anatomia Patologica
Policlinico Universitario di Roma Tor Vergata
CASO CLINICO
Una donna di 43 anni giungeva alla nostra osservazione per l’insorgenza da circa 4 settimane di un’eruzione costituita da chiazze anulari, intensamente pigmentate, pruriginose. L’anamnesi farmacologica evidenziava l’assunzione quotidiana da circa un mese del rimedio omeopatico Calcarea Carbonica come terapia per un’insufficienza venosa. La paziente riportava di essere eterozigote per la mutazione del fattore V di Leiden.
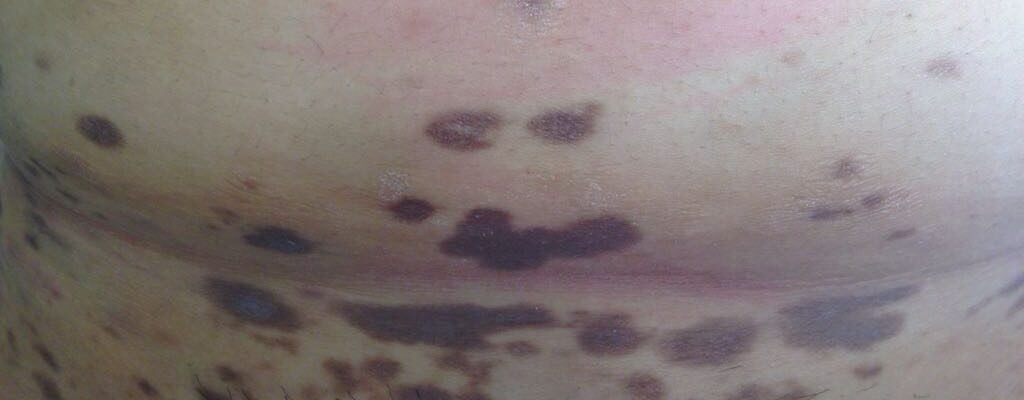
All’esame obiettivo dermatologico si evidenziavano chiazze multiple, dal colorito marrone scuro e grigio-violaceo, a livello dell’addome, dell’area sovrapubica e della regione mediale della radice delle cosce (Fig.1) All’esame dermoscopico si evidenziava la presenza di piccoli dots grigio-bluastro su un background dal colorito violaceo. Non risultavano coinvolti gli annessi, il cuoio capelluto e la mucosa orale. La paziente era altrimenti asintomatica e in buono stato di salute.
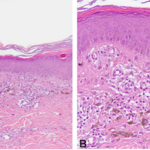
L’esame istologico effettuato su biopsia incisionale di una lesione maculare mostrava un infiltrato lichenoide a livello del derma papillare, ove spiccava l’abbondante presenza di melanofagi (Fig.2) L’epidermide presentava ipergranulosi diffusa in assenza di segni di ipercheratosi.
DIAGNOSI E TERAPIA
Alla luce del quadro clinico-patologico si poneva diagnosi di lichen planus pigmentosus. Al fine di stabilire il possibile nesso di causalità con l’assunzione del preparato omeopatico, abbiamo applicato l’algoritmo di Naranjo1. Il risultato del questionario ha confermato la possibilità che il rimedio omeopatico avesse determinato l’insorgenza della sintomatologia cutanea. L’assunzione del preparato è stata sospesa, ed è stata prescritta una terapia sistemica con ciclosporina (2mg/Kg/die). Alla visita di controllo a due mesi di distanza dall’interruzione del rimedio e dall’inizio della terapia la paziente non riferiva l’insorgenza di nuove lesioni, e le lesioni precedenti erano andate incontro a parziale remissione.
DISCUSSIONE
Il lichen planus pigmentosus è un’entita rara, appartenente al gruppo delle dermatitis lichenoidi. È caratterizzata clinicamente da macule o chiazze a bordi ben definiti, da colorito marrone-scuro o violaceo, asintomatiche o lievemente pruriginose. Da un punto di vista istologico si caratterizza per una marcata incontinenza del pigmento e la presenza di numerosi melanofagi a livello del derma superficiale, con scarsa o assente ipercheratosi ed ipergranulosi.2 La causa di tale dermatosi è attualmente non nota. La maggioranza dei casi sono considerati idiopatici, nonostante alcuni fattori (infezione da virus HCV, terapia con sali di oro, farmaci o agenti da contatto) sembrerebbero avere un ruolo trigger. La sua patogenesi sembrerebbe essere relata ad un’iperattivazione da parte di linfociti T citotossici con danno diretto ai cheratinociti dello strato basale. Si è postulato che tale entità rappresenti il corrispettivo clinico di un pattern di reazione di natura lichenoide ad un antigene ignoto, con caratteristiche di spiccata incontinenza del pigmento.3
Al contrario di altre dermatiti lichenoidi, sono pochi i dati in letteratura che descrivano casi di lichen planus pigmentosus indotto da farmaci. Sono stati sinora descritti casi insorti in seguito all’assunzione di sali di oro o al contatto con cosmetici contenenti parafenilendiamina o allyl-tiocianato, o preparati tradizionali ad uso cosmetico come olio amla e Kum Kum indiano4.
Nell’immaginario comune i rimedi omeopatici sono generalmente considerati preparati sicuri e scevri di complicanze. La letteratura riporta però numerosi casi di eventi avversi a seguito della loro assunzione, anche in ambito dermatologico: sono possibili rash, esacerbazioni di eczemi e di dermatite atopica e sintomatologia a tipo Baboon Syndrome, verosimilmente causati dalla contaminazione di tali rimedi da arsenico, cromo e mercurio5. Quello che presentiamo è il primo caso di lichen planus pigmentoso indotto dall’assunzione di un preparato omeopatico.
È importante considerare che l’associazione tra farmaci e lichen pigmentoso potrebbe in realtà essere sottostimata a causa delle controversie esistenti riguardo l’esatta nosologia di questa dermatosi: difatti non esiste univoco consenso né criteri diagnostici universalmente accettati.
Si sottolinea at ale proposito l’importanza di una accurata anamnesi farmacologica dei pazienti che presentino dermatosi di questo tipo, che investighi accuratamente non solo riguardo l’assunzione di farmaci tradizionali, ma anche l’impiego di cosmetici, integratori o preparati di medicina complementare che possano essere riconosciuti responsabili di una reazione a livello cutaneo.
BIBLIOGRAFIA:
- Naranjo, C. A. et al. A method for estimating the probability of adverse drug reactions. Pharmacol. Ther. 30, 239–45 (1981).
- Bhutani, L. K., Bedi, T. R., Pandhi, R. K. & Nayak, N. C. Lichen planus pigmentosus. Dermatologica 149, 43–50 (1974).
- Lage, D., Juliano, P. B., Metze, K., Souza, E. M. de & Cintra, M. L. Lichen planus and lichenoid drug-induced eruption: a histological and immunohistochemical study. J. Dermatol. 51, 1199–1205 (2012).
- Thappa, D. & Gupta, D. Dermatoses due to indian cultural practices. Indian J. Dermatol. 60, 3 (2015).
- Mevorah, B., Orion, E., Matz, H. & Wolf, R. Cutaneous side effects of alternative therapy. Ther. 16, 141–149 (2003).