Antonio Massaro, Elena Campione Luca Bianchi
UOSD di Dermatologia, Policlinico di Roma Tor Vergata
Le porocheratosi sono un gruppo di dermatosi, acquisite o ereditarie, caratterizzate da un’alterazione della cheratinizzazione, ovvero della differenziazione epidermica, secondaria ad una espansione clonale di cheratinociti anomali.
La forma classica di porocheratosi fu inizialmente descritta da Vittorio Mibelli nel 1893. Il termine “porocheratosi” nella sua accezione etimologica è concettualmente improprio: fu coniato perché inizialmente si riteneva – erroneamente – che questa dermatosi fosse legata ad un’alterata cheratinizzazione dei pori sudoripari.
Le porocheratosi sono precancerosi, non obbligate, in quanto si associano ad un aumento, significativo nel lungo termine (7-10% di probabilità), di non melanoma skin cancer (NMSC), in particolar modo di carcinomi squamocellulari (SCC) e meno frequentemente di carcinomi squamocellulari (BCC).
Dal punto di vista epidemiologico sono delle entità rare, sono più frequenti su aree fotoesposte e nei pazienti di 50-60 anni, sebbene possano verificarsi a qualsiasi età. In generale non ci sono differenze significative di sesso ed etnia.
Più frequentemente le porocheratosi sono malattie acquisite, spesso però si registra una predisposizione familiare importante che suggerisce una modalità di trasmissione genetica per lo più a carattere autosomico dominante. Sebbene la genetica sottostante sia ancora da definire, sono state trovate associazioni con alterazioni cromosomiche nei loci 12q, 16q e 18p.
L’etiologia rimane ancora oscura. A parte una predisposizione genetica, si ritiene che possano giocare un ruolo rilevante i danni da UV. In definitiva, allo stato attuale, tali patologie si considerano patogeneticamente scatenate da alcuni trigger su una base di predisposizione individuale. Tra i trigger si individuano: traumi meccanici, immunosoppressione, raggi UV, altre patologie sistemiche o cutanee e farmaci.
Dal punto di vista clinico, la lesione elementare è una papula o placca, inizialmente cheratosica, a margini netti, eritematosa o di colorito brunastro, a crescita lenta centrifuga, di forma e dimensioni variabili. In seguito il centro diventa leggermente atrofico, mentre si forma ai bordi una caratteristica e sottile lamina ipercheratosica. Fondamentale la palpazione che aiuta ad obiettivare tale rilevatezza ai bordi. Le lesioni sono asintomatiche, raramente pruriginose.
Dermoscopicamente è caratteristica la “lamella cornoide” (tipica della porocheratosi anche all’esame istologico) che appare come una struttura ipercheratosica anulare, bianco-giallastra, ben definita, di aspetto come di un cratere vulcanico.
In base al numero, al diametro e alla distribuzione delle lesioni, sono state descritte diverse forme di porocheratosi, fino a 10 tipi differenti (alcuni dei quali contano poche decine di casi descritti al mondo). Tra le forme più frequenti:
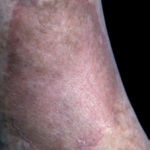
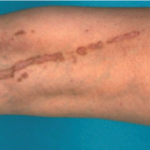
- Porocheratosi classica di Mibelli: Rappresenta un terzo di tutte le porocheratosi, può insorgere a tutte le età, ma più frequentemente nei bambini, e ha un rapporto M/F pari a 2. Negli adulti può essere favorita dall’immunosoppressione. Può coinvolgere qualunque sede, più frequentemente gambe o tronco. Clinicamente appare come una singola placca, o un piccolo numero di placche, di dimensioni variabili, che si espandono per anni fino ad arrivare a dimensioni superiori a 20 cm di diametro. (Fig.1)
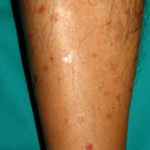
- Porocheratosi attinica disseminata superficiale: È la forma di porocheratosi più frequente (40%). Insorge per lo più nelle donne di età compresa tra i 20 e i 50 anni. I raggi UV sono il fattore scatenante, tant’è che compaiono per lo più nel periodo estivo, in aree fotoesposte, potendo andare temporaneamente in remissione durante l’inverno. Clinicamente sono piccole e numerose papule di colorito rosso-brunastro e caratteristico bordo ipercheratosico. Generalmente asintomatiche, in circa un terzo dei casi possono dare prurito. (Fig. 2)
- Porocheratosi disseminata superficiale: Più rara. Appare con maggiore frequenza nella popolazione pediatrica. Può associarsi a neoplasie solide ed essere favorita dall’immunosoppressione. Clinicamente molto simile alla porocheratosi attinica superficiale disseminata, ma con differente età d’insorgenza e lesioni che possono comparire su tutto il corpo, in egual misura su aree fotoesposte o non.
- Porocheratosi palmo-plantare disseminata: Molto rara, insorge negli adolescenti o giovani adulti. Clinicamente appare come papule cheratosiche di pochi millimetri di diametro, bilaterali e simmetriche, sui palmi delle mani e sulle piante dei piedi. In seguito le lesioni possono comparire anche su tronco, estremità e mucose.
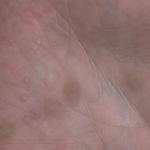
- Porocheratosi palmo-plantare punctata: Rara, più frequente nei giovani maschi. Caratterizzata piccole papule cheratosiche di 1-2 mm su palmi e piante, di aspetto simile a un seme, lievemente depresse e circondate dal bordo rilevato. Possono essere dolenti alla pressione. (Fig. 3)
- Porocheratosi lineare: Rappresenta circa il 10% delle porocheratosi. Più frequente nelle femmine, è congenita o può comparire durante l’infanzia. Le lesioni sono lineari e disposte lungo le linee di Blaschko. È possibile anche un interessamento ungueale. Si distinguono in segmentali o generalizzate, a seconda dell’estensione. (Fig. 4)
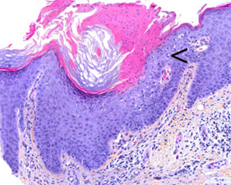
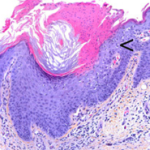
L’aspetto istologico delle lesioni è caratteristico, a patto che il prelievo bioptico venga effettuato sul bordo ipercheratosico. Si osserva una colonna ben definita di cellule paracheratosiche che formano la lamella cornoide. V’è ipo/agranulosi e frequentemente si rilevano cellule discheratosiche e cheratinociti vacuolati. Il derma superficiale può essere interessato da un infiltrato infiammatorio. (Fig. 5)
Le porocheratosi tendono ad avere un decorso cronico e ad essere refrattarie al trattamento, solo una piccola percentuale di queste va in remissione completa. È importante raccomandare l’utilizzo di emollienti e di un’adeguata fotoprotezione. Sono cruciali i controlli regolari e periodici a causa del considerevole rischio di malignità associato.
Può essere adottata una condotta di vigile attesa e follow-up nei casi in cui le lesioni siano completamente asintomatiche, con controlli ogni sei mesi. Nel caso di lesioni sintomatiche si può procedere ad un intervento terapeutico vero e proprio. Qualora le lesioni siano singole o molto limitare si può considerare la terapia topica o fisica: crioterapia, DTC, PDT, escissione chirurgica. Invece nelle lesioni di maggiori dimensioni sono indicati gli analoghi topici della vitamina D, i retinoidi topici, il 5-fluorouracile o l’imiquimod al 5%; dai vari studi emerge che quest’ultimo sia l’opzione migliore per la porocheratosi classica di Mibelli, mentre nella porocheratosi lineare sono indicati i retinoidi, topici o sistemici, come terapia di prima linea. In uno studio prospettico il diclofenac al 3% ha arrestato la progressione delle lesioni nel 50% dei casi. Nel caso di lesioni disseminate e particolarmente estese si suggerisce di utilizzare gli analoghi della vitamina D. È controverso l’uso dei TCS: la loro efficacia sembra essere parziale e incostante. Per quanto riguarda le terapie sistemiche, si è evidenziata una superiorità dei retinoidi sistemici. La laser-terapia ha dato dei risultati promettenti, sebbene effettuata su un piccolo numero di pazienti.
Da segnalare infine che la porocheratosi può proprio essere scatenata da trattamenti quali chemioterapie, fototerapia, radioterapia, immunomodulanti biologici in pazienti affetti da psoriasi, neoplasie o altre condizioni infiammatorie.
Bibliografia:
- Vargas-Mora, P et al. “Porokeratosis: A Review of Its Pathophysiology, Clinical Manifestations, Diagnosis, and Treatment.” Actas dermo-sifiliograficas 111,7 (2020): 545-560. doi:10.1016/j.ad.2020.03.005
- Sertznig, P et al. “Porokeratosis: present concepts.” Journal of the European Academy of Dermatology and Venereology : JEADV 26,4 (2012): 404-12. doi:10.1111/j.1468-3083.2011.04275.x
- Weidner, Till et al. “Treatment of Porokeratosis: A Systematic Review.” American journal of clinical dermatology 18,4 (2017): 435-449. doi:10.1007/s40257-017-0271-3
- Errichetti, Enzo, and Giuseppe Stinco. “Dermoscopy in General Dermatology: A Practical Overview.” Dermatology and therapy 6,4 (2016): 471-507. doi:10.1007/s13555-016-0141-6
- Lu, Justin D et al. “Drugs associated with development of porokeratosis: A systematic review.” Dermatologic therapy 34,1 (2021): e14560. doi:10.1111/dth.14560