Gennaro Marco Falco
Istituto di Dermatologia, Università Cattolica del Sacro Cuore- Fondazione Policlinico Universitario A. Gemelli IRCCS, Roma
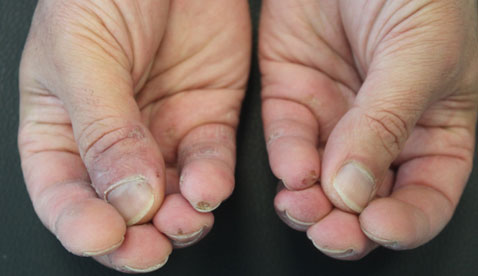
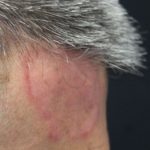
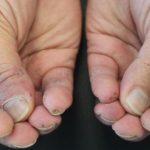
Un paziente di 48 anni,con concomitante infezione cronica da HCV , in trattamento con Ustekinumab per psoriasi da circa due anni, giungeva alla nostra attenzione nel giugno 2021 per la comparsa in regione frontale destra di una singola placca a margini netti, delimitata da un bordo infiltrato che conferiva una morfologia anulare (Figura 1).La lesione,esordita da circa due settimane, era trattata inizialmente con Clobetasolo Propionato 0,05% crema senza beneficio clinico. Il paziente aveva effettuato biopsia cutanea incisionale presso altra struttura che confermava il sospetto clinico di Lupus Eritematoso Tumido. Il dosaggio di C3 e C4, LAC, ANA risultava nella norma e si impostava pertanto terapia con Idrossiclorochina 200 mg, due compresse al giorno, che il paziente sospendeva autonomamente dopo circa sei mesi. A distanza di 5 mesi dall’interruzione del trattamento si riscontrava una modesta recidiva della lesione frontale associata a piccole ulcere a stampo,rivestite di cute necrotica , secche e dolenti a livello delle dita delle mani prettamente in sede periungueale (Figura 2 ). Agli esami ematochimici si riscontravano: ANA +1:1280, ENA + 429 CU, gammaglobuline 20.30% ; si effettuava inoltre capillaroscopia che documentava diffuse ectasie e tortuosità capillari in regione periungueale. L’ipotesi diagnostica era quella di una recidiva del Lupus Tumidus associato a segni clinici e di laboratorio indicativi di possibile viraggio ad interessamento sistemico.Si reimpostava pertanto terapia con Idrossiclorochina 200 mg ,due compresse al giorno.
Il lupus tumidus insorge tipicamente tra i 30 e i 40 anni in egual misura in maschi e femmine placche eritemato-edematose dall’aspetto succulento, dai bordi netti, generalmente non desquamanti, associate ad una spiccata fotosensibilità. Viene considerato generalmente come un sottotipo di Lupus eritematoso cronico per quanto alcuni autori propongano di considerarlo come una variante a sè stante (lupus cutaneo intermittente) (1). Si localizza tipicamente alle aree fotoesposte e tende a persistere per giorni o settimane con un andamento cronico-recidivante senza lasciare reliquati quali atrofia o iperpigmentazione. Istologicamente si caratterizza per la presenza di un infiltrato linfocitario dermico perivascolare e periannessiale associato ad un abbondante deposito interstiziale di mucina con un variabile coinvolgimento dell’epidermide (2) . Il profilo autoanticorpale è tipicamente negativo. L’approccio terapeutico si basa sull’utilizzo in prima linea di antimalarici di sintesi in associazione a corticoterapia locale o intralesionale con steroidi ad alta potenza e in seconda linea sull’utilizzo di immunosoppressori quali Metotrexato e Micofenolato di Mofetile.
Per quanto ad oggi non si possa porre effettivamente diagnosi di LES nel paziente in questione basandosi sui criteri SLICC del 2012 o sui criteri ACR/EULAR del 2019, il quadro clinico, autoanticorpale e capillaroscopico sono fortemente suggestivi di un iniziale viraggio sistemico che, per quanto considerato molto raro,è stato riportato in un precedente studio retrospettivo e in uno studio prospettico durato 7 anni in circa il 6-7% dei pazienti osservati affetti da Lupus Tumidus. (3)
Bibliografia:
- Kuhn A, Ruzicka T. Classification of cutaneous lupus erythematosus. In: Cutaneous Lupus Erythematosus, 1st ed, Kuhn A, Lehmann P, Ruzicka T (Eds), Springer Verlag, 2005. p.53
- Rodriguez-Caruncho C, Bielsa I, Fernández-Figueras MT, et al. Lupus erythematosus tumidus: a clinical and histological study of 25 cases. Lupus 2015; 24:751.
- Choonhakarn C, Poonsriaram A, Chaivoramukul J. Lupus erythematosus tumidus. Int J Dermatol 2004; 43:815.